مدیریت
مدیریت دیابت بر حفظ سطح قند خون نزدیک به حد نرمال متمرکز است، بدون اینکه باعث کاهش قند خون شود. این امر معمولاً با تغییر رژیم غذایی، ورزش، کاهش وزن و استفاده از داروهای مناسب (انسولین، داروهای خوراکی) قابل انجام است.
یادگیری در مورد این بیماری و مشارکت فعال در درمان مهم است، زیرا عوارض در افرادی که سطح قند خونشان به خوبی مدیریت شده است بسیار کمتر و شدیدتر است. هدف از درمان سطح A1C زیر 7٪ است. همچنین به سایر مشکلات سلامتی که ممکن است اثرات منفی دیابت را تسریع کنند توجه می شود. اینها شامل سیگار کشیدن، فشار خون بالا، چاقی سندرم متابولیک و عدم ورزش منظم است. کفش های تخصصی به طور گسترده ای برای کاهش خطر زخم پای دیابتی با کاهش فشار روی پا استفاده می شود. معاینه پا برای بیماران مبتلا به دیابت باید سالانه انجام شود که شامل تست حس، بیومکانیک پا، یکپارچگی عروق و ساختار پا می شود.
در مورد افراد مبتلا به بیماری روانی شدید، اثربخشی مداخلات خودمدیریتی دیابت نوع 2 هنوز به خوبی بررسی نشده است، با شواهد علمی کافی برای نشان دادن اینکه آیا این مداخلات نتایج مشابهی با آنچه در جمعیت عمومی مشاهده شده است یا خیر.
سبک زندگی
افراد مبتلا به دیابت می توانند از آموزش در مورد بیماری و درمان، تغییرات رژیم غذایی و ورزش با هدف حفظ سطح گلوکز خون کوتاه مدت و بلندمدت در محدوده قابل قبول بهره مند شوند. علاوه بر این، با توجه به خطرات بیشتر مرتبط با بیماری های قلبی عروقی، اصلاح شیوه زندگی برای کنترل فشار خون توصیه می شود.
کاهش وزن می تواند از پیشرفت پیش دیابت به دیابت نوع 2 جلوگیری کند، خطر بیماری قلبی عروقی را کاهش دهد یا منجر به بهبودی نسبی در افراد مبتلا به دیابت شود. هیچ الگوی غذایی واحدی برای همه افراد دیابتی بهترین نیست. الگوهای غذایی سالم، مانند رژیم مرانه، رژیم کم کربوهیدرات یا رژیم غذایی DASH، اغلب توصیه میشوند، اگرچه شواهد یکی از آنها را نسبت به سایرین تایید نمیکنند. به گفته ADA، “کاهش مصرف کلی کربوهیدرات برای افراد مبتلا به دیابت بیشترین شواهد را برای بهبود قند خون نشان داده است” و برای افراد مبتلا به دیابت نوع 2 که نمی توانند اهداف گلیسمی را برآورده کنند یا در آنها کاهش داروهای ضد گلیسمی در اولویت است، کم یا رژیم های غذایی با کربوهیدرات بسیار کم یک رویکرد قابل اجرا هستند. برای افراد دارای اضافه وزن مبتلا به دیابت نوع 2، هر رژیم غذایی که منجر به کاهش وزن شود، موثر است.
یک بررسی سیستماتیک کاکرین در سال 2020، چندین شیرین کننده غیر مغذی را با شکر، دارونما و یک شیرین کننده مغذی کم کالری (تاگاتوز) مقایسه کرد، اما نتایج از نظر اثرات بر HbA1c، وزن بدن و عوارض جانبی نامشخص بود. مطالعات وارد شده عمدتاً دارای قطعیت بسیار پایین بودند و در مورد کیفیت زندگی مرتبط با سلامت، عوارض دیابت، مرگ و میر ناشی از همه علل یا اثرات اجتماعی-اقتصادی گزارشی ارائه نکردند.
داروها
کنترل گلوکز
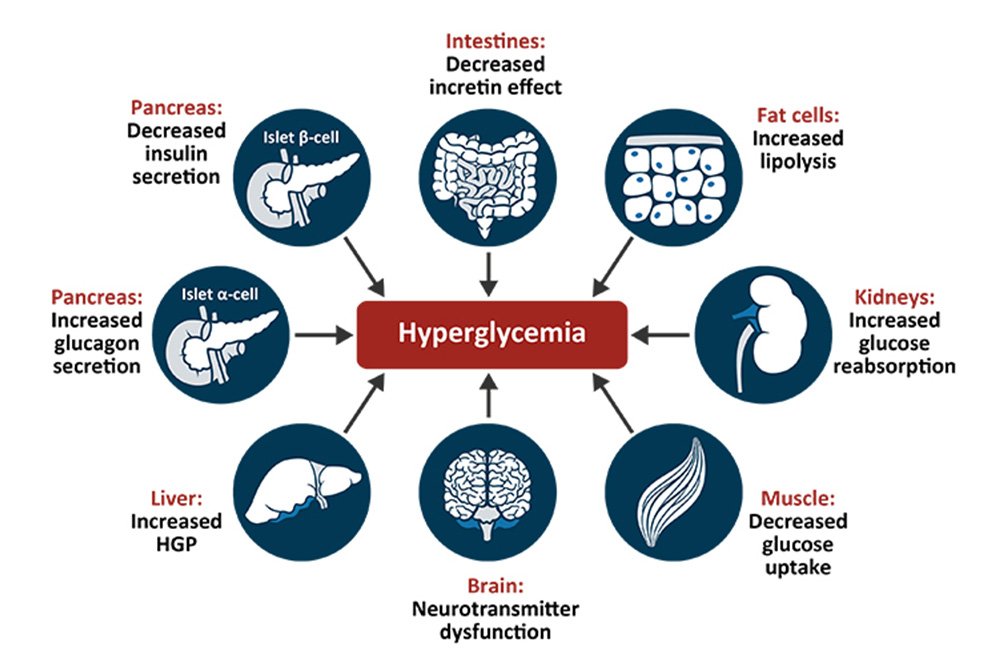
اکثر داروهایی که برای درمان دیابت استفاده میشوند، از طریق مکانیسمهای مختلف سطح قند خون را کاهش میدهند. اجماع گسترده ای وجود دارد که وقتی افراد دیابتی کنترل دقیق گلوکز را حفظ می کنند – سطح گلوکز خون خود را در محدوده طبیعی نگه می دارند – عوارض کمتری مانند مشکلات کلیوی یا مشکلات چشمی را تجربه می کنند. با این حال، بحث هایی وجود دارد که آیا این برای افرادی که در مراحل بعدی زندگی هستند و خطر هیپوگلیسمی در آنها قابل توجه تر است، مناسب و مقرون به صرفه است یا خیر.
دسته های مختلفی از داروهای ضد دیابت وجود دارد. دیابت نوع 1 نیاز به درمان با انسولین دارد، به طور ایدهآل از یک رژیم “بولوس پایه” استفاده میکند که بیشتر با ترشح انسولین طبیعی مطابقت دارد: انسولین طولانیاثر برای سرعت پایه و انسولین کوتاهاثر همراه با وعدههای غذایی. دیابت نوع 2 به طور کلی با داروهایی که از طریق خوراکی مصرف می شود (مثلاً متفورمین) درمان می شود، اگرچه برخی از آنها در نهایت نیاز به درمان تزریقی با انسولین یا آگونیست های GLP-1 دارند.
متفورمین به طور کلی به عنوان اولین درمان دیابت نوع 2 توصیه می شود، زیرا شواهد خوبی وجود دارد که مرگ و میر را کاهش می دهد. این دارو با کاهش تولید گلوکز در کبد و افزایش میزان گلوکز ذخیره شده در بافت محیطی عمل می کند. چندین گروه دیگر از داروها، عمدتاً داروهای خوراکی، ممکن است قند خون را در دیابت نوع 2 کاهش دهند. اینها شامل عوامل افزایش دهنده ترشح انسولین (سولفونیل اوره)، عواملی که جذب قند از روده را کاهش می دهند (آکاربوز)، عواملی که آنزیم دی پپتیدیل پپتیداز-4 (DPP-4) را که اینکرتین ها را غیرفعال می کند مانند GLP-1 و GIP (سیتاگلیپتین) را مهار می کنند. ) عواملی که بدن را نسبت به انسولین حساس می کنند (تیازولیدین دیون) و عواملی که باعث افزایش دفع گلوکز در ادرار می شوند (مهارکننده های SGLT2). هنگامی که انسولین در دیابت نوع 2 استفاده می شود، معمولاً در ابتدا یک فرمول طولانی اثر افزوده می شود، در حالی که داروهای خوراکی ادامه می یابد.
برخی از موارد شدید دیابت نوع 2 نیز ممکن است با انسولین درمان شوند که به تدریج تا رسیدن به اهداف گلوکز افزایش می یابد.
کاهش فشار خون
بیماری قلبی عروقی یک عارضه جدی مرتبط با دیابت است و بسیاری از دستورالعمل های بین المللی اهداف درمانی فشار خون را که کمتر از 140/90 میلی متر جیوه هستند برای افراد مبتلا به دیابت توصیه می کنند. با این حال، تنها شواهد محدودی در مورد اینکه اهداف پایین تر باید چه باشند، وجود دارد. یک بررسی سیستماتیک در سال 2016 آسیب احتمالی را برای درمان اهداف کمتر از 140 میلیمتر جیوه نشان داد، و یک بررسی سیستماتیک بعدی در سال 2019 هیچ شواهدی مبنی بر مزایای اضافی کاهش فشار خون بین 130 تا 140 میلیمتر جیوه نشان داد، اگرچه خطر افزایش عوارض جانبی وجود داشت.
توصیه های انجمن دیابت آمریکا در سال 2015 این است که افراد مبتلا به دیابت و آلبومینوری باید یک مهارکننده سیستم رنین-آنژیوتانسین دریافت کنند تا خطر پیشرفت به مرحله نهایی بیماری کلیوی، حوادث قلبی عروقی و مرگ کاهش یابد. شواهدی وجود دارد که نشان میدهد مهارکنندههای آنزیم مبدل آنژیوتانسین (ACEIs) نسبت به سایر مهارکنندههای سیستم رنین-آنژیوتانسین مانند مسدودکنندههای گیرنده آنژیوتانسین (ARBs) یا آلیسکیرن در پیشگیری از بیماریهای قلبی عروقی برتری دارند. اگرچه یک بررسی جدیدتر اثرات مشابه ACEIs و ARBs را بر پیامدهای اصلی قلبی عروقی و کلیوی نشان داد. هیچ مدرکی مبنی بر اینکه ترکیب ACEI و ARB فواید بیشتری را ارائه می دهد وجود ندارد.
آسپرین
استفاده از آسپرین برای پیشگیری از بیماری های قلبی عروقی در دیابت بحث برانگیز است. آسپرین توسط برخی افراد در معرض خطر بالای بیماری قلبی عروقی توصیه می شود، با این حال استفاده روتین از آسپرین برای بهبود نتایج در دیابت بدون عارضه یافت نشده است. توصیه های انجمن دیابت آمریکا در سال 2015 برای استفاده از آسپرین (براساس اجماع کارشناسان یا تجربه بالینی) این است که مصرف آسپرین با دوز پایین در بزرگسالان مبتلا به دیابت که در معرض خطر متوسط بیماری قلبی عروقی هستند معقول است (خطر 10 ساله بیماری قلبی عروقی، 5 تا 10٪). ). دستورالعمل های ملی برای انگلستان و ولز توسط موسسه ملی بهداشت و مراقبت عالی (NICE) استفاده از آسپرین را در افراد مبتلا به دیابت نوع 1 یا نوع 2 که بیماری قلبی عروقی تایید شده ندارند توصیه می کند.
عمل جراحی
جراحی کاهش وزن در افراد مبتلا به چاقی و دیابت نوع 2 اغلب یک اقدام موثر است. بسیاری از آنها می توانند سطح قند خون خود را با مصرف کم یا بدون دارو پس از جراحی حفظ کنند و مرگ و میر طولانی مدت کاهش می یابد. با این حال، خطر مرگ و میر کوتاه مدت کمتر از 1٪ از جراحی وجود دارد. محدودیت های شاخص توده بدنی برای زمانی که جراحی مناسب است هنوز مشخص نیست. توصیه می شود برای کسانی که نمی توانند وزن و قند خون خود را کنترل کنند، این گزینه در نظر گرفته شود.
پیوند پانکراس گهگاه برای افراد مبتلا به دیابت نوع 1 که عوارض شدید بیماری خود دارند، از جمله بیماری مرحله نهایی کلیه که نیاز به پیوند کلیه دارند، در نظر گرفته می شود.
خود مدیریتی و پشتیبانی
در کشورهایی که از سیستم پزشک عمومی استفاده میکنند، مانند بریتانیا، مراقبتها ممکن است عمدتاً در خارج از بیمارستانها انجام شود و مراقبتهای تخصصی بیمارستانی فقط در صورت بروز عوارض، کنترل قند خون دشوار یا پروژههای تحقیقاتی مورد استفاده قرار میگیرد. در شرایط دیگر، پزشکان عمومی و متخصصان مراقبت را در یک رویکرد تیمی به اشتراک می گذارند. شواهد نشان داده است که تجویز اجتماعی منجر به بهبود جزئی در کنترل قند خون برای افراد مبتلا به دیابت نوع 2 شده است. پشتیبانی از راه دور در خانه می تواند یک تکنیک مدیریت موثر باشد.
استفاده از فناوری برای ارائه برنامه های آموزشی برای بزرگسالان مبتلا به دیابت نوع 2 شامل مداخلات خودمدیریتی مبتنی بر رایانه برای جمع آوری پاسخ های مناسب برای تسهیل خود مدیریتی است. شواهد کافی برای حمایت از تأثیرات بر کلسترول، فشار خون، تغییرات رفتاری (مانند سطح فعالیت بدنی و رژیم غذایی)، افسردگی، وزن و کیفیت زندگی مرتبط با سلامت، و همچنین سایر پیامدهای بیولوژیکی، شناختی یا عاطفی وجود ندارد.

نماد دایره آبی جهانی برای دیابت